הצטרפו אליי בפייסבוק
נושאי הבלוג
תגיות
אולטראסאונד אולטרה סאונד אולטרהסאונד גלולות מניעה ד"ר עדי דוידסון דימום דיקור מי שפיר הורמונים הפלה הפלה טבעית הפלה פרטית הפלות הפסקת הריון הריון הריון בסיכון הריון בסיכון גבוה יחסי מין כאבים בהריון לחץ לידה לידה מוקדמת לידת עכוז מומחה גניקולוגיה בכיר מין בהריון מעקב הריון מצג עכוז ניקור מי שפיר ניתוח קיסרי סיכונים בלידה סקירת מערכות עדי דוידסון עובר פוריות פסיכולוגיה צוואר רחם מקוצר רופא הריון רופא למעקב הריון רופא לנשים בהריון רחם רפואת אם עובר רפואת נשים שקיפות עורפית שקיפות תוך מוחית תאומים תסמונת דאון
בלוג
» התזמון האידיאלי לבדיקת שקיפות עורפית
מאת: דר' עדי דוידסון פורסם ב:05.05.2010
מאת: ד"ר עדי דוידסון
כמעט כל אישה הרה מבצעת כיום את בדיקת "שקיפות עורפית" שמטרתה אבחון מוקדם של תסמונת דאון, ולרוב משלבת אותה עם בדיקת דם הנקראת סקר ביוכימי שליש ראשון.
כיוון שהבדיקה מוכרת ורבות נכתב עליה לא אכתוב על מהות הבדיקה, אלא סדרה של מספר כתבות כדי להאיר צדדים פחות מוכרים שלה.

ד"ר עדי דוידסון - שקיפות עורפית
בדיקת שקיפות העורפית הינה בדיקת סקר לתסמונת דאון. היא אינה מתיימרת לאבחן באם לעובר יש או אין תסמונת דאון, אלא מטרתה למצוא באוכלוסיה את הקבוצה אשר בה השכיחות לתסמונת דאון היא הגבוהה ביותר – ולבצע לאותה קבוצה בדיקת מי שפיר במטרה להגיע לאבחון מדויק באם לעובר יש תסמונת דאון או הפרעה אחרת במבנה או מספר הכרומוזומים.
כיוון שבדיקת מי השפיר הינה בדיקה יקרה ויש בה גם סיכון מסוים, מעוניינים לבצע את הבדיקה רק ל 5% מכלל הנשים. בעזרת בדיקת שקיפות העורפית ניתן למצוא את אותם 5% מהנשים אשר בקבוצתם מסתתרים 90% מהעוברים עם תסמונת דאון. גם בקבוצה זו עדיין רוב העוברים תקינים.
הסיכוי לתסמונת דאון גדל ככל שגיל האישה עולה וככל שמדידת השקיפות עורפית עבה יותר.
את בדיקת השקיפות עורפית ניתן לבצע משבוע 11 עד 14. ככל שהעובר גדול יותר כך השקיפות עורפית עבה יותר גם בעוברים התקינים ולכן קשה יותר להבדיל בין עובר בריא לחולה ודיוק הבדיקה יורד.
בבדיקת הסקר הביוכימי נבדקים שני מרכיבים FREE BHCG ו PAPA כאשר הראשון גבוה והשני נמוך הסיכון לתסמונת דאון גדלה. גם בדיקת הסקר הביוכימי מדויקת יותר ככל שמתקרבים לשבוע 11 ויורדת עם הזמן ככל שמתקרבים לשבוע 14.
כיום ניתן לבצע בדיקות נוספות יחד עם בדיקת השקיפות עורפית ובעזרתן להעלות את הדיוק ויכולת הזיהוי של הבדיקה. בדיקות אילו הן :עצם אף, זווית עצמות הפנים, זרימת דם בכלי דם שנקרא DUCTUS VENOSUS וזרימת דם בשסתום חדר ימין בלב. (ארחיב ואפרט על בדיקות אילו בשבועות הקרובים). בדיקות אילו מעלות בהרבה את יכולת האבחון אך הן קשות לביצוע וגוזלות זמן רב. כל הרעיון בבדיקת סינון שהיא תהיה קצרה פשוטה וזולה ולכן ההמלצה אומרת לבצע בדיקות אילו רק במקרים שהסיכון לתסמונת דאון גדול מ 1:1000 .
ככל שהעובר גדול יותר כך קל יותר לבצע בדיקות אילו, כך שלכאורה עדיף לחכות ולא לבצע בשבוע 11. בנוסף ככל שהעובר גדול יותר ניתן גם לשלול מומים אחרים ולזהות את מין העובר אך אין בכך כל יתרון כי גם כך רוב הנשים מבצעות סקירות מוקדמות בשבוע 14-15.
המלצתי לסיכום: לבצע את השקיפות עורפית באם ניתן בשבועות 11-12 ובאם התקבלה תוצאה עם סיכון גבוה להשלים את הבדיקה בעזרת הבדיקות הנוספות. אם עקב אילוצים לא ניתן לבצע את הבדיקה מוקדם – לפחות לבצע את בדיקת הדם מוקדם ולהשלים את האולטרא סאונד לאחר מכן. אם הבדיקה מבוצעת בשלב מאוחר יש להשלים אותה בלפחות אחת או שתיים מהבדיקות הנוספות.
» Yaz – גלולה חדשה למניעת הריון
מאת: דר' עדי דוידסון פורסם ב:28.04.2010
לפני מספר ימים התקיים כנס השקה של Yaz – גלולה חדשה למניעת הריון, אליו הוזמנו רופאי נשים מכל רחבי הארץ. הגלולה היא חדשה, אך מרכיביה מוכרים לנו מזה זמן רב ונמצאים בסוגים אחרים של גלולות, בשילובים ומינונים אחרים.
כיוון שהגלולה נכנסה לשימוש בארץ רק השבוע הוזמן לכנס פ' שולמן מארצות הברית כדי להרצות לנו על נסיונו בשימוש בגלולה שם.
בגלולה מצוי שילוב של פרוגסטרון חדש עם מינון נמוך של אסטרוגן, והיא הוכחה כיעילה גם בטיפול באקנה ובתסמונת קדם ווסתית. כמו כל תרופה אחרת, יתכן והיא לא תתאים לכל אישה. לפני התאמת גלולות, יש להתייעץ עם רופא נשים.
קיים מגוון רחב של גלולות למניעת הריון, ו – YAZ ללא ספק תהווה תוספת משמעותית ומבורכת. היכולת של רופאי הנשים להתאים לכל אחת גלולה עם מינימום תופעות לוואי גדלה, וכפועל יוצא יקטן אחוז הנשים שאינן משתמשות באמצעי מניעה כלל וחשופות להריונות לא רצויים.
Yaz הינה הגלולה הראשונה למניעת הריון שאושרה בישראל באינדיקציות נוספות:
• מניעת הריון
• טיפול באקנה בינוני
• טיפול בתסמינים קדם ויסתיים חמורים
Yaz מגיעה באריזה שמכילה 28 גלולות: 24 גלולות פעילות ו-4 גלולות פלצבו.
הטבליות הפעילות של Yaz מכילות 2 סוגים של הורמונים נשיים:
דרוספירנון 3 מ"ג
אתנילאסטרדיול 20 מק"ג
המרכיב האסטרוגני – אתנילאסטרדיול, דומה בכל הגלולות ונמצא ב-yaz במינון אולטרה נמוך- 20 מק"ג.
המרכיב הפרוגסטיני- דרוספירנון , המוכר מהגלולה yasmin הינו בעל יתרונות ייחודיים:
בשונה מפרוגסטינים אחרים, לדרוספירנון אפקט אנטימינרלוקורטיקואידי ואפקט אנטיאנדרוגני. תכונות אלה של הדרוספירנון בשילוב עם אופן נטילה ייחודי לפיו ה- HFI (hormone free interval) מתקצר לארבעה ימים בלבד, מאפשר למשתמשות ב- yaz ליהנות מיתרונות נוספים:
• הפחתת הפלקטואציות ההורמונליות במהלך החודש,
• הפחתת צבירת הנוזלים, הגודש והנפיחות
• שיפור במצב האקנה
• הפחתת התסמינים הקדם ויסתיים החמורים
Yaz אושרה על ידי ה- FDA בארה"ב כבר בשנת 2006 ומשווקת במדינות רבות ברחבי אירופה.
מחקרים לבדיקת יעילות הגלולה
היעילות הטיפולית של yaz במניעת הריון ובהתוויות הנוספות נבדקה במספר רב של מחקרים.
מניעת הריון:
ה- pearl index של yaz הוא 0.41 כך שמניעת ההריון מצוינת , מעל 99% .
טיפול באקנה:
שני מחקרים, שבהם השתתפו למעלהמ-1000 נשים,בדקו את יעילותה של YAZ בטיפול באקנה. הגלולה נמצאה יעילה באופן מובהק יותר מפלצבו, כטיפול בסוגי פצעי האקנה השונים.
תסמונת קדם וסתית
היעילות של Yaz בטיפול ב- PMDD (תסמינים קדם ויסתיים חמורים) נבדקה בשני מחקרים גדולים אקראיים, שהראו כי Yaz יעילה באופן מובהק יותר מפלצבו בטיפול – PMDD . ההטבה ניכרת הן בתסמינים פיזיולוגים והן בתסמינים פסיכולוגים .
» מה עושים כשהעובר לא מתהפך?
מאת: דר' עדי דוידסון פורסם ב:19.04.2010
נשים רבות הנמצאות בשלבי ההריון האחרונים, מודאגות מכך שעוברן מתמהמה להתהפך. כמובן שזהו אינו המצב האידיאלי והנורמלי, אך אין שום צורך להיכנס לדאגה ובטח לא לפניקה. בפוסט זה אנסה להסביר למה, תוך סקירה של הנושא, שמטריד כל אישה בהריון.
רוב העוברים בשליש השלישי להריון נמצאים במצג ראש, כלומר הראש נמצא כלפי מטה באגן האישה, ואילו העכוז נמצא כלפי מעלה לכיוון הסרעפת. אך גם אם העובר נמצא במצג עכוז (הראש כלפי מעלה והעכוז פונה לכיוון האגן), אין צורך בדאגה מוקדמת כי לבסוף רוב העוברים יתהפכו בזמן ויגיעו במצג נכון אל הלידה.
קצת נתונים:
- בתחילת השליש השלישי (שבוע 28) כרבע מהעוברים עדיין במצג עכוז ומתוכם 88% יתהפכו עד הלידה.
- בשבוע 32 נמצאים רק 7% במצג עכוז וכמחציתם יתהפכו עד הלידה.
- משבוע 37 רק 3-4% מהעוברים נמצאים במצג עכוז.
- הרוב המוחלט של העוברים הנמצאים במצג ראש בשליש השלישי יישארו כך עד הלידה.
בשבוע 37 מומלץ לוודא סופית את מצג העובר. רוב העוברים יתהפכו עד אז, כך שלא ניתן לנבא מצד אחד מי לא יתהפך ומצד שני אין משהו פרקטי לעשות בנידון. אבחון המצג התבצע בעבר ע"י מישוש של בטן האישה. רופא או מיילדת מנוסים יכולים במישוש לדעת היכן הראש והיכן העכוז של העובר. אך בימינו מבוצע האבחון לרוב ע"י בדיקת אולטרא סאונד. כאשר שמים את מתמר האולטרא סאונד בתחתית הרחם רואים מייד האם מתחת למתמר יש ראש או עכוז.
בעבר, כאשר אובחן מצג עכוז, עמדו לפנינו 3 אפשרויות:
1. ליילד את העובר במצג עכוז (יילוד העובר במצג עכוז דרשה מיומנות גבוהה)
2. לקבוע תור לניתוח קיסרי.
3. להפוך את העובר למצג ראש בטכניקה הנקראת היפוך חיצוני.
לידת עכוז

עד שנת 2000 נהוג היה לבצע בישראל לידות עכוז. לפני ההחלטה על לידת עכוז היו נבדקים מספר קריטריונים כדי למנוע סיבוכים כמו:
- האם משקל העובר קטן או גדול מדי?
- האם העובר היה במצג עכוז אמיתי (כלומר האם העכוז בלבד היה כלפי מטה ולא הרגליים)?
- האם ראש העובר גדול מדי באופן שהיה מקשה על הוצאתו?
- האם ישנו בצוות רופא המיומן בלידות עכוז?
ועוד.
לאחר בדיקת הקריטריונים, 50-70% מהעוברים היו נפסלים ללידת עכוז, אך הנותרים התקבלו בלידת עכוז בביטחון סביר. בשנת 2000 התפרסם מחקר גדול שכלל 2080 לידות ב 120 מרכזים רפואיים ברחבי העולם של עוברים במצג עכוז. מחציתם באופן אקרעי נבחרו ללידה רגילה ומחציתם ללידה בניתוח קיסרי.
מחקר זה מצא אחוז גבוה יותר של סיבוכים אצל ילדים שנולדו בלידת עכוז. למרות שבדרך כלל רופאים לא משנים את דעתם בעקבות מחקר אחד, לא משנה עד כמה הוא גדול, במקרה זה התפשטה ההחלטה, להפסיק ליילד עוברים בלידות עכוז, כאש בשדה קוצים. ותוך זמן לא רב הפסיקו ברוב ארצות העולם את לידות העכוז. גם אם יש רופאים רבים החולקים על המחקר, אין לאף אחד אומץ לעשות מחקר נוסף או לקחת סיכון וליילד עכוז בניגוד להמלצות.
עבר מאז עשור שלם, וכל המומחים הצעירים כמעט ולא ראו לידת עכוז מימיהם כך, שאין אפילו עתודה של רופאים מיומנים בלידת עכוז במידה וההחלטה תשתנה. זה בעצם מותיר אותנו עם שתי אפשרויות.
ניתוח קיסרי
הניתוח הקיסרי בימינו הינו תהליך בטוח. אומנם הסיכון לתחלואה בניתוח קיסרי גבוה יותר מאשר בלידה רגילה, אך עדיין הסיכון נמוך מאד ורוב הסיבוכים קלים וניתנים לשליטה. כ 25% מההריונות מסתיימים גם כך בניתוח קיסרי, ומצגי עכוז מהווים רק 3%.
החיסרון בניתוח קיסרי הוא תוספת הסיכון בהריון הבא. הריון אצל אישה עם ניתוח קיסרי בעבר בסיכון גבוה יותר מאשר אצל אישה ללא ניתוח כזה ובמחצית מהמקרים יחייב ניתוח גם בהריון הבא. לאחר שני ניתוחים ויותר יש הכרח לסיים כל הריון בניתוח נוסף והסיכון לסיבוכים עולה ככל שהאישה עברה יותר ניתוחים.
הדילמה העיקרית היא לאיזה שבוע לקבוע את הניתוח הקיסרי. אם נקבע את המועד לשבוע יחסית מוקדם 37-38 אז נמנע את האפשרות שהלידה תתחיל לפני המועד המתוכנן ואז נזדקק לניתוח חירום שהינו יותר מסוכן מניתוח מתוכנן. אך מאידך ישנו סיכון קל של "פגות" (אומנם עובר בשבוע 37 ומעלה אינו נחשב פג אך עדיין ישנו סיכון קל לעומת עובר בשבוע 40), וכן יתכן שאם היינו ממתינים עד להתפתחות לידה טבעית, בכל זאת חלק מהעוברים כן היה מצליח להסתובב ולהפוך למצג ראש. כבר נתקלתי בנשים שהגיעו אליי לניתוח, אך ביום הניתוח נמצא שהעובר במצג ראש, והניתוח בוטל.
ברוב בתי החולים השבוע המועדף הוא 39 כאשר הטווח הוא 38-40 שבועות הריון.
היפוך חיצוני

אפשרות זאת נשמעת מפתה בהתחלה, אך לאחר שמסבירים לנשים מה זה אומר, לא כולן בוחרות בה. בהיפוך חיצוני (לאחר שהרופא השתכנע שהמקרה מתאים) ממשש הרופא את העובר דרך בטן היולדת וממקם היכן נמצאים הראש, העכוז ועמוד השדרה. הוא מפעיל כוח הדרגתי על הראש כלפי מטה והעכוז כלפי מעלה, עד שהוא מצליח להפוך את העובר למצג ראש.
הפעולה מבוצעת לרוב כאשר האישה מקבלת עירוי נוזלים, תרופות להרפיית הרחם ומוכנה לניתוח קיסרי דחוף במידה ויהיה סיבוך כמו צירים או מצוקה עוברית. בנוסף, כמובן מבוצע מוניטור עוברי ארוך לפני ואחרי הפעולה.
פעולת ההיפוך החיצוני מבוצעת לרוב בשבוע 37. באופן תיאורטי עדיף היה לבצע את ההיפוך בסמוך ללידה, כך להימנע מלהפוך עוברים שלבסוף יתהפכו לבד ולהימנע מכך שחלק מהעוברים יתהפכו חזרה למצג עכוז, וכן למנוע לידות מוקדמות במקרה שההיפוך יגרום ללידה מיידית. אך אם נמתין מעבר לשבוע 37 כמות מי השפיר פוחתת, העובר מתקבע באגן וקשה יותר לסיבוב וכן רחם מכווץ עם צירים אינו מאפשר היפוך.
להיפוך יש יתרון אחד בולט והוא מניעת ניתוח קיסרי.
חסרונות ההיפוך החיצוני
מתוך כלל הנשים הפונות להיפוך חלקן תיפסלנה עקב חוסר התאמה הנובע מכמות מים לא מספקת, עובר גדול, עובר מקובע באגן ועוד. מתוך הנשים המתאימות להיפוך, רק ב 50-60% הוא יעבור בהצלחה (אילו נתונים מהספר ולא ברור מה אחוז ההצלחה בארץ).
- מתוך העוברים אשר הצליחו להפוך לראש, אחוז קטן מהם יהפוך חזרה לעכוז עד הלידה.
- מתוך העוברים אשר סוף סוף היגיעו ללידה במצג ראש, עדיין כ 20% מהם יעברו ניתוח קיסרי, מאותן סיבות שכל לידה יכולה להסתיים בניתוח קיסרי.
- למעשה, רק פחות ממחצית מהנשים ייהנו בתהליך ההיפוך.
- אחוז הסיבוכים בפעולה אינו גבוה אך קיים.
- הפעולה אינה נעימה.
על סמך נתונים אילו בוחרת היולדת איזה מסלול מתאים יותר לה.
» ווסטיבוליטיס – התופעה ודרכי הטיפול בה – ד"ר עדי דוידסון
מאת: דר' עדי דוידסון פורסם ב:15.04.2010
העריה או כפי שנקראת בלטינית VULVA היא איבר המין החיצוני של האישה, הכולל את השפתיים העבות, השפתיים הדקות והדגדגן. מבוא העריה (בלטינית:ווסטיבולום) הוא האיזור הכלוא בין השפתיים הדקות ועד קרום הבתולים אשר ממנו והלאה מתחיל הנרתיק.
התסמונת של כאב בעריה מוכרת כבר שנים רבות ואפילו מופיעה בפפירוסים אשר התגלו בפירמידות. רק בשנים האחרונות החלו שנית חוקרים וקלינאים לעסוק בתחום זה.
למרות שנים רבות של מחקר לא הצליחו למצוא את הגורם האתיולוגי לתופעה ולא את המנגנון הפתופיזיולוגי. בעשור האחרון היה זרם של חוקרים אשר התייחסו לתופעה כמחלה דלקתית וקראו לה ווסטיבוליטיס (דלקת של מבוא העריה).
מידע מלא וחשוב – הבלוג של ד"ר עדי דוידסון
» דעתי על תופעת הלידה הביתית
מאת: דר' עדי דוידסון פורסם ב:07.04.2010

לאחרונה אנו עדים להתפשטות טרנד לידות הבית, ובעקבותיה הויכוח הציבורי בעד ונגד. כמומחה לרפואת אם-עובר וגניקולוג, אנצל במה זו כדי להביע את דעתי בעניין. בניגוד לאלה שמציגים עמדות נחרצות, אני בעד לתת לנשים לבחור בעצמן מה טוב בשבילן, אולם אנחנו כרופאים צריכים לספק להן את כל המידע על היתרונות, החסרונות והסיכונים בלידת בית. לאחר שבחרו, יש לכבד את החלטתן ולעזור להן לעבור את ההריון בדרך הקלה והבטוחה ביותר. מצד שני, אנחנו כרופאים צריכים להיות קשובים לסיבות שבגינן נשים נמנעות מלבחור בחדר לידה של בית חולים, להפיק לקחים, לנסות לשפר את השירות ולהתאימו לדרישות הנשים של המאה ה- 21.
נכון, בתי החולים התקדמו מאד. לכל יולדת יש חדר נפרד שבו היא יכולה לבחור מי יתלווה אליה. היא רשאית לעשות תוכנית לידה אשר בה היא תבחר איזה פעולות מתאימות לה ומה אינה רוצה שיעשו למענה. במידה והיא אינה מסכימה לקבל אפידורל, חומרי טשטוש, עירוי נוזלים, מוניטור וכדומה – לא יכפו זאת עלייה, פרט למקרי חירום.
גם מבחינה רפואית חדרי היולדות בבתי החולים בהתקדמת מתמדתו. הצוותים מיומנים יותר והציוד מתקדם יותר. במקרה שמופיע צורך דחוף בלידה מכשירנית, ניתוח קיסרי, עירוי דם ועוד, יש יתרון ברור בקירבה לבית חולים.
מאידך, ברוב בתי החולים בארץ לא ניתן לבחור את המיילדת. כיוון שרוב הלידות לא חופפות לשעות המשמרת של המיילדות, ברוב המקרים מתחלפת המיילדת במהלך הלידה והקשר האינטימי שנוצר בינה לבין היולדת, צריך להיבנות מחדש עם מיילדת אחרת.
היתרונות והחסרונות של לידה ביתית
ללידת בית יש יתרונות רבים כמו סביבה מוכרת, תחושת השליטה האישית. הכרות אישית עם הצוות המטפל ועוד. אני בטוח שאותן נשים התומכות בלידה מסוג זה, יידעו לתאר את היתרונות יותר טוב ממני. אולם יש לתת את הדעת על כך שבלידות בית יש תוספת קטנה של סיכון.
כמו שנכתב, גם בלידה בבית חולים ישנו סיכון, אך כאשר הלידה מתרחשת בבית הסיכון מעט גבוה יותר. כיוון שהמאמרים בנושא מצטטים סטטיסטיקות שאינן רלבנטיות, אנסה לנתח את הבעייה בעזרת היגיון בלבד. חלק מהלידות בבית חולים מסתיימות בלידה מכשירנית, לידה ניתוחית או צורך בפעולת החייאה שונות לאם ולעובר. מה יקרה לאותן נשים אם תלדנה בבית?
אם נסתכל טוב על הנתונים, נגלה שחלק נכבד מאותם סיבוכים ניתן לנבא מראש. אדגים בעזרת תרחיש לדוגמא: כאשר אישה מגיעה לפתיחה גמורה (כאשר כבר לא נמוש צוואר הרחם, אלא רק ראש העובר), מתחילה הספירה לאחור. אם היא אינה יולדת תוך 3 שעות, אנו ממליצים על לידה מכשירנית או ניתוח קיסרי. בלידת הבית ניתן להקטין טווח זה לשעתיים ואז להעביר לבית חולים. באותה מידה אפשר לקבוע ללידות בית פרוטוקולים יותר מחמירים מאשר בחדרי לידה ובכך להעלות את בטיחותם.
ליולדת יש את הבחירה החופשית גם לבחור לקחת סיכונים
אני מטפל במאות נשים הרות בשנה, מתוכן פגשתי רק כ 5 מטופלות אשר בחרו בלידת בית. כאשר מטופלת מספרת לי שהיא מעוניינת בלידת בית, אני קודם כל מקשיב לה. מנסה לברר מה המניעים שלה, האם באמת לידת הבית היא זאת אשר תענה על צרכיה?
אני מנסה לוודא האם היא מודעת לסיכונים והאם אין גורמי סיכון בהריונה הפוסלים אפשרות זאת. לאחר מכן אני מסביר לה את היתרונות בלידה בבית חולים ואילו מהצרכים שלה ניתן יהיה לספק לה בכל זאת במסגרת זו. לאחר שווידאתי שהבינה את כל הנדרש לדעת והיא באה לידי החלטה, אני משתדל לזרום ולתמוך בהחלטתה. ומתאים את מעקב ההריון לפי צרכיה.
אנו חיים כעת בעידן של בחירה חופשית כולל הזכות לבחור בסיכונים. חלק מאותם הפוסלים לידות בית יוצאים לחופשות סקי או מגיעים לעבודה על אופנוע ואף אחד לא מעז למנוע זאת מהם.
לסיכום
עבור הרוב המוחלט של הנשים, האופצייה של לידה בבית חולים, היא האופצייה הנוחה והבטוחה. בתי החולים צריכים להמשיך ולהשתפר כך שהאופציה הבטוחה תהיה גם נעימה. לאותן נשים הרוצות לידה ביתית אני ממליץ להיות במהלך ההריון בפיקוח רפואי כדי לשלול גורמי סיכון. חשוב לבחור מיילדת מתאימה אשר מיומנת בלידות בית, מצויידת בציוד מקסימלי כמו: מוניטור בעת הצורך, חמצן לאם או לעובר, עירוי נוזלים וכדומה.
יש לתאם עם המיילדת שבכל מקרה של חשש לסיבוך ניתן לסגת ולהתפנות לבית חולים מבלי שהדבר יחשב כישלון. כמו שאומרים הטייסים: אם יש ספק אז אין ספק, כלומר אם מתעורר ספק לגבי המשך בטיחות הלידה אז להתפנות לבית חולים. במידת האפשר לתאם עם רופא שיתן גיבוי למקרה חירום או להתייעצות טלפונית. ולבסוף, לוודא שהבית שבו נעשית לידת הבית נמצא במרחק סביר מבית חולים ושיש אמצעי פינוי נגישים.
» בעקבות הסרט "המרשם לילד המושלם" – עיוות מציאות הפסקות הריון
מאת: דר' עדי דוידסון פורסם ב:28.03.2010
לפני שבוע הוקרן בערוץ 10 סרטה הדוקומנטרי של אורנה בן דור – "המרשם לילד המושלם". במהלך הסרט נטען כי הישראלים מבצעים את מספר הבדיקות הרב ביותר במהלך ההריון ונמצאים במקום הראשון בעולם בהפלות פרטיות יזומות, חלקן בגלל מומים אסתטיים.
צפיתי בסרט ואני חייב לציין שהייתי המום עד כמה המידע בחלקו האחד לגמרי לא מדוייק, ובחלקו האחר מציג תמונה לא מאוזנת ומעוותת, הנכונה רק לגבי פלח קטן מהאוכלוסייה ולחלוטין לא מייצגת את מה שקורה בישראל. כרופא העובד כ- 25 שנה בשתי קופות חולים, בבית חולים ציבורי וגם במגזר הפרטי, באיזורים גיאוגרפים מגוונים ועם אוכלוסיות שונות, אני מכיר את המציאות בשטח ורוצה לשתף אתכם במידע זה.
ירידה של 30% בהפלות עקב חשד למום
הכתבה מקשרת בין הנתון של 50,000 הפלות פרטיות בישראל בשנה לבין ריבוי הבדיקות האבחנתיות ונטייה לבצע הפלות אפילו במומים קלים. הצופה בכתבה מקבל את הרושם כי מתבצעות בשנה עשרות אלפי הפלות רק בגלל מומים קלים או חשד למום, ולא כך הדבר. לפי פרסומי משרד הבריאות רק 17% מההפלות הפרטיותהמבוצעות קשורות לבריאות העובר, ורק 6% מבוצעות לאחר שבוע 13, כלומר בעקבות הבדיקות האבחנתיות.
רוב ההפלות הפרטיות המבוצעות עקב מום בעובר, הן בעקבות מום קשה וחד משמעי, ורק מקצתן הן בעקבות מום קל. בנוסף מראה הדוח הנ"ל שמ- 1990 ועד היום במשך יש ירידה ב 30% בהפלות המבוצעות עקב חשד למום בעובר. ב 20 שנה האחרונות חלה התקדמות עצומה גם בטכנולוגיה של המכשור המשמש לאבחון, גם בידע הרפואי שלנו באבחון מוקדם, וגם בנגישות הבדיקות המתוחכמות לאוכלוסיות רבות אשר לא התאפשר להן בעבר להשתמש בטכנולוגיות אילו. ולמרות זאת מספר ההפלות הלך וקטן – משמע הבדיקות יכולות לאשר תקינות ולהרגיע ולא רק למצוא ממצאים ולהלחיץ.
מה עושים במקרה של אבחון מום?
במהלך עבודתי יצא לי פעמים רבות למצוא מומים בסקירת מערכות. השיחה שלאחר הסקירה קשה מאד גם לבני הזוג אך גם לרופא. אני מנסה להביא לבני הזוג עד כמה שאפשר באופן אובייקטיבי את תיאור המום. מה תהיה השפעתו על הילד ומה הסיכונים. אני מפנה אותם למומחה בתחום לחוות דעת נוספת. אם לדוגמא הממצא מלמד על מום בלב אני מפנה לקרדיולוג ילדים המתמחה גם בעוברים כדי שיוכל לתת להם הערכה מפורטת יותר לגבי המשמעות וסיכויי החלמה. בנוסף, אני מפנה אותם לבדיקות נוספות בהתאם לצורך כמו ניקור מי שפיר ועוד.
לאחר גמר העיבוד אני עוזר לזוג לגבש החלטה לגבי המשך ההריון, או במקרים הקשים הפסקת ההריון. אני עוזר אך לא מחליט במקומם. משתדל מאד לא לערב את מערכת האמונות שלי והערכים שלי בהחלטה, אלא להתאימה לזוג. אכן נתקלתי בזוגות אשר רצו הפסקת הריון על מום קל (המינוח מום קל אינו נכון כי לזוג זה תמיד קשה), אך מאידך כבר ראיתי זוגות שהחליטו לא להפסיק הריון בעקבות מום קשה ולהתמודד עם ההשלכות. לא תמיד הסכמתי עם החלטת הזוג, אך תמיד כיבדתי אותה וניסיתי להבין אותה.
בדיקות מוקדמות – מאות ולא אלפי שקלים
בכתבה הוצגו נשים ישראליות באופן המשתמע שהן מבצעות עודף בדיקות ומשקיעות סכומי כסף גדולים כדי להגיע לילד המושלם. תמונה זאת רחוקה מאד מהמציאות. עד לפני מספר שנים, כאשר הבדיקות לא היו מסובסדות על ידי הביטוחים המושלמים, מרבית הנשים בארץ לא עשו אפילו את המינימום הנדרש. כיום כאשר סל הבדיקות לנשים הרות הורחב מאד ברוב הקופות גדל מאד אחוז הנשים המבצע בדיקות מתקדמות, אך עדיין זה לא מגיע לאחוז הרצוי.
בכתבה שכחו לציין את עשרות הרופאים המבצעים את הבדיקות במסגרת הקופות והביטוחים המשלימים. רופאים אילו מיומנים בביצוע הבדיקות, עברו סלקציה קפדנית דרך הקופות – הן על פי הידע המקצועי שלהם והן על פי הציוד המתקדם שברשותם. בנוסף, רופאים אלה עוברים בקרת איכות מתמדת. רוב נשות ישראל יכולות לבצע את כל הבדיקות המתקדמות במסגרות אילו ולסיים אותן במאות שקלים בודדים ולא באלפי שקלים רבים כפי שהוצג בכתבה.
לסיכום: המירוץ אחרי הילד המושלם צריך לכלול בתוכו מעקב הריון מסור וקפדני ע"י רופא אישי מיומן. לא מספיק לוודא שאין מומים ע"י בדיקות מתוחכמות, אלא צריך לוודא את כל הדבר הקטנים כמו סוכר תקין, מניעת רעלת הריון, לידה מוקדמת, צמיחה איטית מידי של העובר וכדומה. נתקלתי כבר בנשים אשר עשו את כל הבדיקות המתוחכמות, אך התרשלו בביצוע הבדיקות הפשוטות והבסיסיות ושם המכשלה.
» תקציר ההיסטוריה של ההיפנוזה הרפואית ושימושיה כיום
מאת: דר' עדי דוידסון פורסם ב:21.03.2010

מאת: ד"ר עדי דוידסון
למרות שההיפנוזה קיימת ומוכרת כשיטת טיפול כבר מאות שנים, עדיין מתקשים החוקרים והעוסקים בה להגיע להגדרה מוסכמת על מהותה ודרכי פעולתה. ובמקום זאת ישנם מודלים שונים המנסים להסביר ולהדגים את התופעות ההיפנוטיות. כרופא המטפל גם בהיפנוזה, אסקור במאמר זה בקצרה את ההיסטוריה של ההיפנזוה הרפואית ושימושיה כיום.
כבר בעת הקדומה ובשבטים פרימיטיביים השתמשו בתופעות היפנוטיות לצורך ריפוי, גירוש שדים וטכסים שונים.
הראשון אשר ממנו מתחילה ההיסטוריה של ההיפנוזה המודרנית היה אנטון מסמר (בתמונה למעלה). מסמר (1734-1815) היה רופא וינאי אשר פיתח תיאוריה של מגנטיזם חייתי. הוא טען שישנה השפעה של שדות מגנטיים על המטופלים. הוא היה עורך טיפולים קבוצתיים אשר בהם המטופלים היו יושבים סביב דליים של מים ממוגנטים, אוחזים מוטות מתכת ולמעשה נמצאים בטרנס קבוצתי. מסמר היה מקובל מאד בחברה הגבוהה של וינה אך נאלץ לעזוב אותה בעקבות שערוריה ולעבור לפריז, שם פתח קליניקה מצליחה מאד. לאחר מספר שנים הוקמה ועדת חקירה מדעית לבדוק את שיטות עבודתו. הוועדה הגיעה למסקנה שאין כל בסיס מדעי לעבודתו, אך ציינה שהטיפולים עוזרים בשל שימוש בדמיון, ובכך סללו את הדרך לבסיס התיאורטי של ההיפנוזה המודרנית.
1842 – המונח היפנוזה נולד

תלמידים רבים המשיכו בשיטות הטיפול של מסמר וקראו לטיפול מסמריזם. גיימס ברייד (בתמונה) היה הראשון שהחליף את השם מסמריזם בשם היפנוזה בשנת 1842. מקור המילה היפנוזה היא במילה היוונית היפנוס אשר פירושה שינה. המונח נקבע בטעות עקב אסוציאציה בין מצב טרנס למצב שינה. ברייד שם לב בעצמו לטעותו, הוא ניסה לשנות את השם לשם שיסמל את הרעיון של מיקוד קשב, אך המונח היפנוזה נפוץ מהר והשתרש וכך נשאר בשימוש עד היום למרות שאין כל משותף בין מצב היפנוטי למצב שינה.
הפינוזה בשימוש פסיכולוגי
אדלג על מספר רופאים גדולים אשר עסקו בהיפנוזה כדי להגיע אל ז'אן-מרי שרקו (בתמונה למטה) אשר פיתח את תחום ההיפנוזה במחצית השנייה של המאה ה 19. שרקו היה נוירולוג צרפתי אשר התמחה בשיתוק היסטרי. הוא השתמש בהיפנוזה בעזרת סמכותו של המטפל (אוטוריטטיבית) ובעזרת סוגסטיות ישירות (הסבר בהמשך לגבי טכניקות היפנוטיות).
(מאמרים נוספים: ד"ר עדי דוידסון)
ג'וזף ברוייר היה הראשון אשר השתמש בהיפנוזה בטיפול פסיכולוגי. עד איליו הייתה ההיפנוזה בשימוש רפואי בלבד. התיאוריה שלו הייתה שכל סימפטום היסטרי מקורו בטראומת עבר. גם בטיפול המפורסם באנה או הוא השתמש בטכניקות היפנוטיות.פרויד הושפע מאד מעבודתו של ברוייר עם היפנוזה אך כאשר נטש את דרך ההיפנוזה גרם הדבר לירידת קרנה ודחיקתה לשנים רבות.
גילוי ההיפנוזה מחדש – שנות ה- 60'
רק בשנות השישים של המאה העשרים החלו שוב חוקרים ומטפלים לגלות את תחום ההיפנוזה מחדש. לפתח אותה ולהתאים אותה לשימושים קליניים רבים בתחום הפסיכולוגיה הרפואה ורפואת השיניים.באותה תקופה פרחה גם תופעה של "היפנוזת במה". אנשים אשר לא היו שייכים לקהילה הטיפולית הופיעו על במות והיפנטו מתנדבים במטרה לשעשע את הקהל.
בישראל חוקק חוק האוסר על היפנוזת במה ומאפשר שימוש בהיפנוזה רק למורשים אשר קיבלו רישיון מטעם משרד הבריאות. ורק לצורך טיפול רפואי, פסיכולוגי, מחקר או הוראה.כיום ההיפנוזה משמשת ככלי טיפולי ברפואה, ברפואת השיניים ובפסיכולוגיה. כיום מקובל שרופאים משתמשים בהיפנוזה כדי להכין את המטופלים לפעולות רפואיות הכרוכות לעיתים בכאב ובחרדה.
ניתן להשתמש בהיפנוזה תוך כדי הפעולה הרפואית על מנת להקל על המטופל ולעזור לו להתמודד עם הכאב והחרדה. ההיפנוזה יכולה לעזור למטופלים החווים זכרונות טראומטיים מפעולות רפואיות קודמות. את הטיפול בהיפנוזה ניתן לשלב במחלות פסיכוסומטיות (מחלות המשלבות את הגוף והנפש).
כרופא נשים אני משתמש בהיפנוזה למטרות רבות כמו: הכנה ללידה, הכנה לפעולות כמו ניקור מי שפיר (ולעיתים אפילו פעולה פשוטה כמו הכנסת התקן תוך רחמי מצריכה הכנה בהיפנוזה), תוך כדי פעולות. ככלי עזר בריפוי חרדות וטראומות עקב לידה קודמת או חוויות טיפוליות לא נעימות. וכן כחלק מטיפול בנשים עם כאבים ביחסי מין או בקושי בתפקוד המיני. (ארחיב יותר בנושא במאמרים הבאים).
» חדש: שקיפות תוך מוחית לגילוי מוקדם של מום במערכת העצבים
מאת: דר' עדי דוידסון פורסם ב:15.03.2010
לחצו להגדלה
זה לא סוד שבימינו ניתן לאבחן את רוב המומים וההפרעות הכרומוזומליות כבר במהלך ההיריון ולפני הלידה (אך לצערינו עדיין לא את כולם). בכל שנה רפואת העובר הולכת ומתפתחת, וכל שנה אנו לומדים לזהות ולאבחן ממצאים חדשים. עם התפתחות המכשור, מתקדם גם הידע שלנו. אומנם כל שנה הידע מתרחב, אך מפעם לפעם ישנן פריצות דרך משמעותיות.
פריצת דרך אחת הייתה בדיקת הדם לחלבון עוברי אשר נכנסה לשימוש לפני כ 25 שנה. מטרתה העיקרית הייתה לאבחן מומים פתוחים בעמוד השדרה, ובדרך אגב נתגלה שיש לה כושר ניבוי לגבי הסיכון לתסמונת דאון.
עם השנים הבדיקה השתכללה, וכעת בנוסף לחלבון העוברי נבדקים דברים נוספים (התבחין המשולש או המרובע). למרות השתכללות הבדיקה, ובשילוב עם גיל האישה, ניתן לאבחן בעזרתה רק כ 75% מהעוברים עם תסמונת דאון.
[לאתר מאמרים: ד"ר עדי דוידסון]
בדיקת שקיפות עורפית
פריצת דרך גדולה אחרת, המוכרת לכולם, היא בדיקת השקיפות העורפית. הבדיקה פורסמה לפני 15 שנה ע"י פרופ' קייפרוס ניקולאידס, ששם לב שלעוברים עם תסמונת דאון יש הצטברות של נוזל בעורף.
כאשר הבדיקה נפוצה בעולם, הצליחו לאסוף נתונים מכל העולם ולייצר טבלאות מדוייקות למידת הסיכון כתלות בעובי פס הנוזל בעורף, תוך לקיחת בחשבון גיל האישה וגודל העובר.
גם בדיקה זאת הלכה והשתכללה כל הזמן ונוספו לה בדיקות עזר נוספות כמו בדיקת הדם הנקראת סקר ביוכימי שליש ראשון וכן בדיקה ב אולטרא סאונד לקיום עצם האף ולזרימות דם תקינות בעובר.
כאשר נלקחים בחשבון כל הנתונים ניתן למנוע 95% מהעוברים עם תסמונת דאון.
[לקפה דה מרקר: ד"ר עדי דוידסון]
תגלית השקיפות התוך-מוחית
החודש מפרסם פרופ' ניקולאידס סמן נוסף.
תוך הסתכלות בתמונות רבות של שקיפות עורפית, הוא וחביריו שמו לב שישנו גם איזור של שקיפות תוך מוחית (באולטרא סאונד איזור המכיל נוזל נראה כשקוף). במוח ישנה מערכת של חדרים המכילה נוזל, והאיזור של השקיפות המוחית מייצג למעשה את החדר הרביעי. כאשר יש מום פתוח במערכת העצבים, כלומר פגם בעמוד השדרה, שוקע כל המוח כלפי מטה ולכן נעלם החדר הרביעי ולא תופיע השקיפות המוחית.
כאשר הופיעו מאמרים על משמעות בצקת עורפית, הייתי בין הראשונים אשר הכניסו בדיקה זאת למרפאתי באופן שגרתי, עוד לפני שנקבע שמה לשקיפות עורפית. גם כעת מייד עם הופעת המאמר על שקיפות מוחית, צרפתי בדיקה זאת כחלק מהשקיפות העורפית.
לבלוג תפוז – עדי דוידסון
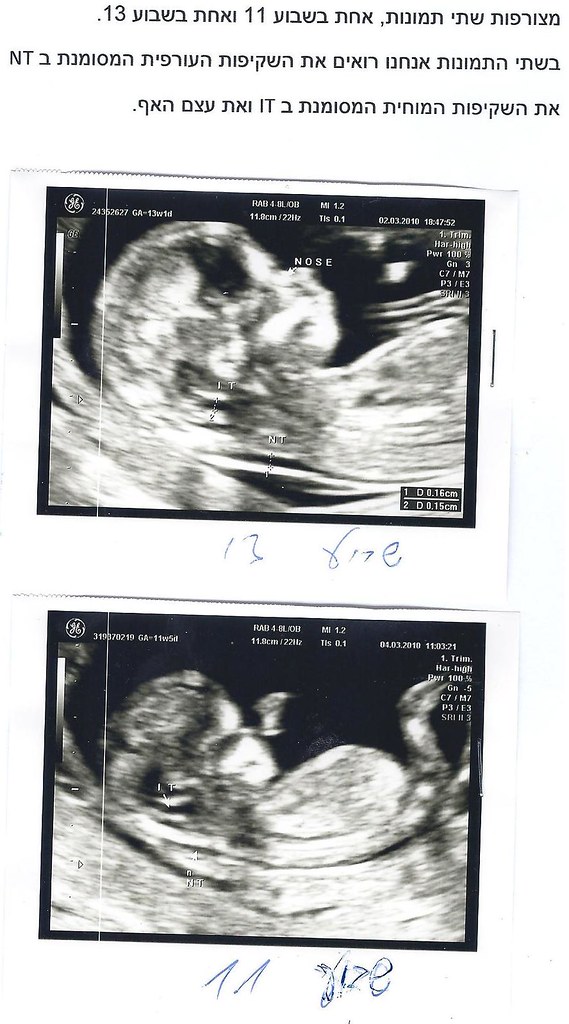
מצורפות למעלה שתי תמונות, אחת בשבוע 11 ואחת בשבוע 13.
- השקיפות העורפית המסומנת ב NT
- השקיפות המוחית המסומנת ב IT ואת עצם האף.
» לדבר עם הילדים על מין (ד"ר עדי דוידסון)
מאת: דר' עדי דוידסון פורסם ב:09.03.2010
"הנוער של היום זה לא מה שהיה פעם", הוא לא רק משפט קלישאתי שנאמר ע"י דור של אנשים מבוגרים שכבר שכחו איך זה להיות צעירים. זהו משפט שברוב הפעמים גם נכון עובדתית: בני נוער ולדים בימינו חשופים להרבה יותר גירויים חיצוניים ומקבלים מסרים מהרבה יותר מקורות כמו הטלויזיה, האינטרנט וכו', מאשר הוריהם. שפע האינפורמציה הזורם אליהם בגיל בו הם כל כך נוחים להשפעה, בשילוב עם הלחצים החברתיים בהם הם נתונים, הופך את הגיל הבעייתי בלאוו הכי למסובך עוד יותר.
» גניקולוג הוא גם "מלווה הריון"
מאת: דר' עדי דוידסון פורסם ב:02.03.2010

ד"ר עדי דוידסון - גניקולוגיה ומעקב הריון
על פי מחקר שנערך בישראל, 93% מהנשים מצפות מהגניקולוג שלהן שיהיה מקצועי, 80% רוצות גניקולוג סימפטי, ל-78% חשובה הזמינות, 76% זקוקות להכרה על ידי משרד הבריאות, 64% מהנשים צריכות רופא שידבר איתן בשפת האם שלהן ו-57% מהנשים רוצות שהגניקולוג שיטפל בהן יצבור ניסיון גם בבית חולים. הצורך של האישה בליווי רפואי מקצועי צמוד במהלך ההריון נובע לא רק ממניעים שקשורים לבריאות הגוף של ושל העובר. האישה ההריונית גם זקוקה לתמיכה נפשית ומישהו בעל ניסיון שיהיה לצידה וייתן לה מענה לסיטואציות מסוימות בהן היא צריכה עזרה או סתם עצה טובה.