הצטרפו אליי בפייסבוק
נושאי הבלוג
תגיות
אולטראסאונד אולטרה סאונד אולטרהסאונד גלולות מניעה ד"ר עדי דוידסון דימום דיקור מי שפיר הורמונים הפלה הפלה טבעית הפלה פרטית הפלות הפסקת הריון הריון הריון בסיכון הריון בסיכון גבוה יחסי מין כאבים בהריון לחץ לידה לידה מוקדמת לידת עכוז מומחה גניקולוגיה בכיר מין בהריון מעקב הריון מצג עכוז ניקור מי שפיר ניתוח קיסרי סיכונים בלידה סקירת מערכות עדי דוידסון עובר פוריות פסיכולוגיה צוואר רחם מקוצר רופא הריון רופא למעקב הריון רופא לנשים בהריון רחם רפואת אם עובר רפואת נשים שקיפות עורפית שקיפות תוך מוחית תאומים תסמונת דאון
פוסטים בנושא: ד"ר עדי דוידסון
» הטיפול בקרישיות יתר (טרומבופיליה)
מאת: דר' עדי דוידסון פורסם ב:11.03.2013
כתבה ב-YNET מציגה כי כעת יותר נשים יטופלו בקרישיות יתר בנייר עמדה אשר פרסם האיגוד הישראלי למיילדות וגניקולוגיה. הכתבה מציגה חלק מהתמונה בצורה לא נכונה, החלטתי לעשות סדר בנושא ולהסבירו בצורה מסודרת.
על פי הכתבה נוצר הרושם שיותר נשים יטופלו כעת בעקבות נייר העמדה ואין הדבר כך. אומנם הורחבו הקריטריונים למתן טיפול מונע לאחר הלידה אך צומצמו הקריטריונים למתן טיפול במהלך ההריון. הכתבה מדגישה את הצורך באבחון וטיפול בנשים עם קרישיות יתר אך אם נסתמך אך ורק על נייר העמדה פחות נשים יטופלו.
מהי קרישיות יתר?
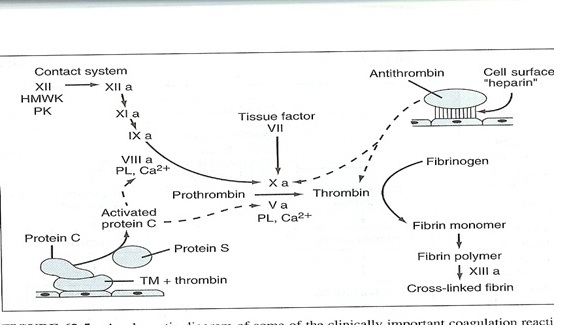
מנגנון קרישת הדם הינו מנגנון חשוב ומורכב ותפקידו למנוע דימום יתר. מנגנון זה חשוב ביותר כי כלי דם עוברים פציעות כל הזמן וללא מנגנון זה היינו עלולים לדמם ללא הפסק ולאבד כמות דם שתסכן את חיינו. קיים בדם מנגנון אחר שתפקידו לרסן את מנגנון הקרישה ולמנוע מהדם להיקרש שלא לצורך. אם מנגנון זה לא היה פועל ביעילות היה יכול הדם בגופינו להיקרש תוך מספר שניות ולהפסיק את זרימתו. כך ששני המנגנונים הללו פועלים בשיתוף פעולה ובאיזון עדין כדי לשמור אחד על השני.
תמונה המראה עד כמה מורכבים המנגנונים, המכילים מרכיבים ושלבים רבים וכל אחד יכול להשתבש.
לדוגמה ישנם שני חלבונים הנקראים חלבון S וחלבון C (PROTEIN C +PROTEIN S) כאשר הם מתחברים יחד הם הופכים לחומר פעיל המפרק את גורם הקרישה מספר 5 (FACTOR V ). ישנם 3 בעיות תורשתיות שונות היכולות לפגוע במנגנון זה: חוסר של חלבון S, חוסר של חלבון C או פקטור 5 אשר עבר שינוי גנטי כך שהוא יותר עמיד לפירוק וממשיך לגרום לקרישה גם כאשר שני החלבונים הנ"ל מנסים לפרקו.
וכך ישנה שורה ארוכה של הפרעות תורשתיות המביאות לנטייה לקרישיות יתר. כאשר מדובר בהפרעה תורשתית יש הבדל האם היא התקבלה מאחד ההורים ואז ההפרעה קלה עד בינונית או התקבלה משני ההורים ואז ההפרעה קשה מאד.
מהי קרישיות יתר נרכשת?
מערכת החיסון של הגוף מייצרת כל הזמן נוגדנים כדי לעזור לנו להלחם נגד פולשים כמו חיידקים ווירוסים. ישנם המון מצבים אשר בהם הגוף מייצר נוגדנים אשר במקום להגן עליו הם מזיקים ופוגעים ברקמות בריאות. באותו מנגנון הגוף יכול לייצר נוגדנים הגורמים לקרישיות יתר. לפעמים הוא מייצר רק נוגדנים אילו ואז יכולה להתקבל תסמונת הנקראת APLA ולפעמים הוא מייצר סוגים רבים של נוגדנים ואז אנחנו קוראים לזה מצב של חסינות עצמית או מחלה אוטואימונית.
בניגוד להפרעות המולדות אשר אותן מספיק לבדוק פעם אחת בחיים, הקרישיות יתר משתנה, והיא יכולה להופיע גם כאשר היו בדיקות תקינות בעבר, ובאותה מידה היא יכולה גם להיעלם.
למי צריך לבדוק קרישיות יתר?
א. נשים אשר עברו אירוע של קריש דם או תסחיפים.
ב. נשים עם סיפור משפחתי של קרישיות יתר.
ג. נשים אשר עברו סיבוכי הריון כמו: רעלת הריון קשה, מות עובר ברחם, הפרדות שליה, עובר אשר הפסיק לגדול ברחם, הפלות חוזרות ועוד.
בעוד שישנה הסכמה כללית על שתי הקבוצות הראשונות. אין הסכמה לגבי בירור קרישיות יתר מולדת לנשים עם סיבוכי הריון. היו מספר מחקרים אשר הראו קשר בין סיבוכי הריון וקרישיות יתר אך מחקרים גדולים אחרים לא הצליחו להוכיח קשר זה. בעיני רופאים רבים מה שלא הוכח "לא קיים". מניסיוני וניסיונם של רבים אחרים יש קשר אפילו אם לא ניתן להוכיחו. אנחנו נתקלים יום יום בנשים שלאחר אבחון וטיפול היה שיפור ניכר בתוצאות ההיריון אך בעיני עולם הרפואה זו לא הוכחה.
כדי להוכיח צריך לעשות מחקר על אלפי נשים עם סיבוכי הריון וקרישיות יתר ולתת למחציתן טיפול ולמחציתן לא. ההחלטה אם לטפל או לא תוגרל באופן אקראי, וגם הנשים וגם הרופאים המטפלים בהם לא ידעו האם הם מקבלות טיפול אמיתי או טיפול דמי. לא נראה לי שניתן לגייס נשים רבות למחקר כזה וגם לא מרכזים רפואיים אשר יסכימו למחקר כזה. כך שהשאלה תישאר לא פתורה ולא מוכחת וכל רופא ימשיך לטפל לפי ניסיונו ומצפונו.
למה לא לבדוק קרישיות יתר לכולם?
נשים רבות שואלות אותי למה לא לבדוק מראש האם יש להן קרישיות יתר, למה להמתין לסיבוכי הריון ורק אז לטפל. השאלה אכן טובה. בטח שאנחנו והמטופלות שלנו היינו שמחים למנוע מראש את כל סיבוכי ההיריון.
הבעיה היא שקיום נטייה לקרישיות יתר שכיחה מאד באוכלוסיה. הסיכוי לפתח סיבוכי הריון אצל נשים אשר אובחנו עם קרישיות יתר באופן אקראי נמוכה ואינה גדולה בהרבה משאר האוכלוסייה.
בניגוד לנשים אשר כבר עברו סיבוך והסיכוי שלהם לעבור סיבוך נוסף גבוה מאד. נשים אשר עברו סיבוכי הריון ויש להן קרישיות יתר שונות במשהו אשר איננו יודעים לזהות ולבדוק.
טיפלתי במספר הריונות אצל שתי אחיות אשר לשתיהן קרישיות יתר הנחשבת בסיכון גבוה. לאחת האחיות היו סיבוכי הריון והיא טופלה. לשנייה לא נתתי טיפול והריונותיה עברו ללא כל סיבוך. כך שאפילו אחיות עם אותה גנטיקה היו שונות זו מזו.נשים אשר עברו סיבוכי הריון ולא נמצא אצלן קרישיות יתר גם יכולות במקרים מסוימים להזדקק לאותו הטיפול
ד"ר עדי דוידסון הוא גניקולוג בכיר המתמחה ברפואת אם-עובר. בוגר בית הספר לרפואה של הטכניון בחיפה ובעל עשרות שנות ניסיון בבתי חולים ובקליניקה הפרטית מתמחה ב- הפסקת הריון ועוד…
» חידושים באולטרה סאונד
מאת: דר' עדי דוידסון פורסם ב:29.01.2013
השנה נערך לראשונה בארץ הקורס השנתי של בית הספר לאולטרה סאונד האירופאי. מדובר בקורס העוסק בחידושים בתחום כך שהוא מיועד בעיקר לרופאים בכירים העוסקים בתחום. בקורס היו הרצאות של מיטב המרצים בארץ ובעולם.
בדיקה נוירולוגית (תפקוד המוח) של העובר בשליש השלישי:
בדיקות אולטרה סאונד עוסקות בעיקר במבנה האיברים ולא בתפקודם. בעזרת האולטרה סאונד אפשר לראות היום את מוח העובר באיכות מאד גבוהה כמעט כמו בבדיקת MRI. פרופסור קוריאק מזגרב שבקרואטיה מנסה לפתח שיטה לבדיקה נוירולוגית תפקודית של מוח העובר. השיטה מבוססת על תצפית של העובר בעזרת אולטרה סאונד 4 מימדי D) 4). בתצפית עוקבים אחרי תנועות הפנים, הבעות, תנועות של הגפיים ובעיקר כפות הידיים ועוד.
בעבר חשבו שתינוקות נולדו עם שיתוק מוחין כתוצאה מתקלה בלידה כמו מצוקה עוברית וחוסר חמצן. כיום יודעים שבמחצית מהמקרים מופיעה הפגיעה כבר בתוך הרחם, זמן רב לפני הלידה, ומקווים שבעזרת השיטה החדשה ניתן יהיה לאבחן חלק מהמקרים.
שימוש באולטרה סאונד בלידה:
בעוד שבמהלך ההיריון הפך האולטרה סאונד לכלי עזר עיקרי, עדיין השימוש בו בעת הלידה נדיר ביותר. המיילדות והרופאים בודקים באופן ידני את מיקום הראש לעומת תעלת הלידה, את מידת ירידת הראש, את הזוית שלו (האם הפנים כלי מעלה, מטה או הצידה) ומנסים לנבא האם הראש יצליח לצאת בלידה רגילה, בלידת וואקום או בכלל לא ואז יש צורך בניתוח קיסרי.
במחקר אשר בוצע בארץ בתל השומר הראו שבדיקת האולטרה סאונד אמינה לגבי ניבוי הצלחת הלידה.
חשיבות הצינור הורידי:(DUCTUS VENOSUS):
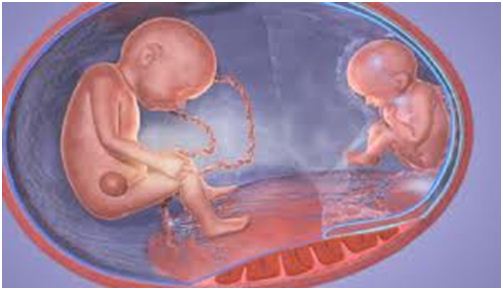
כבר כתבתי בעבר בלוג על נושא זה. עד כה הנוהג היה שבודקים את הצינור הורידי כאשר השקיפות העורפית לא תקינה או כאשר יש חשד למום. היא הדגישה את חשיבות הבדיקה גם במקרים לא חשודים כי בחלק מהמקרים זרימה לא תקינה בצינור הורידי הייתה הסימן היחיד לתסמונת דאון או למום לב. והחידוש העיקרי בהרצאה זה יכולת הניבוי של בדיקה זו בתאומים זהים האם הם עלולים לפתח את התסמונת TTTS אשר בה עובר אחד מקבל יותר דם על חשבון אחיו התאום.
בתמונה הבאה ניתן לראות תאומים זהים עם הבדל גדול בגודלם כיוון שאחד קיבל יותר דם על חשבון השני תסמונת זו הנקראת TTTS פוגעת ב 15% מהתאומים הזהים והיא יכולה לגרום לתמותה ותחלואה של שני התאומים.
בדיקת הצלקת הניתוחית לאחר ניתוח קיסרי:
דר' אלון שרים מנהל יחידת האולטרה סאונד בבית חולים הלל יפה נתן סקירה מצוינת על הנושא.
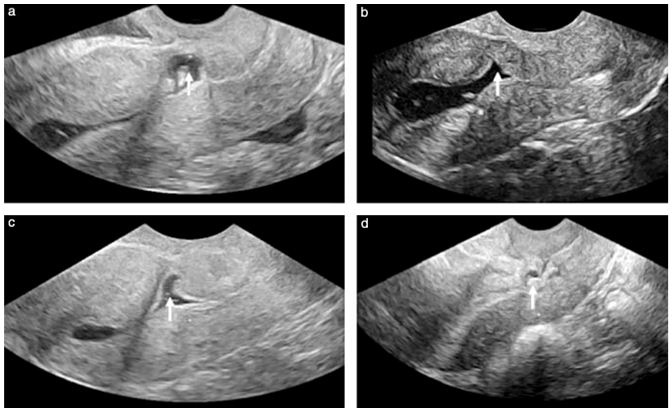
הצלקת ברחם לאחר ניתוח קיסרי לא תמיד מתאחה באופן מושלם. לעתים רחוקות אינה מתאחה כלל ונשארת פתוחה. לרוב היא מתאחה אך נשאר שנץ בחלק הפנימי של הצלקת. יותר ויותר מאמרים מראים שתופעה זו יכולה לגרום להפרעות שונות ובעיקר דימום וכאב. אומנם הנושא אינו חדש אך הצפתו חשובה מאד. במסגרת אולטרה סאונד שגרתי אצל נשים אשר עברו ניתוח קיסרי בעבר צריך לבדוק היטב גם את אזור הצלקת.
בתמונה הבאה רואים תמונות של רחמים והחץ מראה על הפגם בצלקת.
ד"ר עדי דוידסון הוא גניקולוג בכיר המתמחה ברפואת אם-עובר. בוגר בית הספר לרפואה של הטכניון בחיפה ובעל עשרות שנות ניסיון בבתי חולים ובקליניקה הפרטית מתמחה ב- הפסקת הריון ועוד…
» טכנולוגיות חדשות באולטרא סאונד
מאת: דר' עדי דוידסון פורסם ב:22.01.2012
מכשירי האולטרה סאונד מתקדמים כל הזמן וכוללים בתוכם טכנולוגיות חדשות, וברצוני להציג חלק מהן.בחודש זה היגיע ארצה מכשיר VOLUSON של חברת GE עם חבילת תוכנות חדשה לשנת 2012.

תלת מימד
תלת מימד אינה טכנולוגיה חדשה, כבר מספר שנים אנחנו נהנים לראות את הפנים של העובר בצורה ברורה ולמעשה האישה (ובן זוגה) יכולים להתחבר כך יותר טוב אל עוברם. הטכנולוגיה של התלת מימד הולכת ומשתפרת כל הזמן כך שהתמונות יותר ברורות ויותר מציאותיות.

תלת מימד זה לא רק תמונות יפות. כאשר אנחנו מבצעים בדיקה של איברי העובר בדו מימד למעשה אנחנו מסתכלים על פרוסה דקה מתוכו. פרוסה דקה זו מכילה את האיברים אשר ברצונינו לבדוק ועם הזזת מכשיר האולטרא סאונד אנחנו רואים עוד ועוד פרוסות ובונים בדמיונינו את המראה התלת מימדי של העובר. כאשר אנחנו מפעילים את מכשיר התלת מימד עוברת הקרן באופן אוטומטי על העובר וסורקת לתוך זיכרון המחשב אלפי פרוסות דו ממדיות ובונה דגם תלת מימדי של העובר. כיוון שהמחשב מצליח לראות הרבה יותר פרוסות מאיתנו ושומר אותן בסדר הנכון, אז הדגם שנבנה על ידו מדויק ואמין יותר.
לאחר שדגם העובר שמור בתוך המחשב אנחנו יכולים להתחיל לבדוק אותו כרגיל בפרוסות דו ממדיות אלא שהפעם איננו תלויים בתנוחת העובר אלא יכולים לבדוק פרוסות אשר לא היו נגישות לנו בבדיקה הרגילה.
דוגמא לכך אנחנו יכולים לראות בבדיקת המוח. אחד האיברים החשובים במוח נקרא CORPUS CALOSUM והוא מחבר בין מוח ימין למוח שמאל. איבר זה לא קיים בסקירה המוקדמת וחשוב מאד לבדוק אותו בסקירה המאוחרת. בחלק גדול מהמקרים העובר שוכב על הצד ולכן לא ניתן לקבל פרוסה אורכית של המוח.
בתמונה אנחנו רואים משמאל את המוח בחתך רוחבי. בעזרת טכנולוגיה של תלת מימד אנחנו מעביר פס בתמונה והתלת מימד מראה לנו את החתך האורכי לאורך הפס כמו בתמונה הימנית וכך נגלה לנו הקורפוס קלוסום ואיברי מוח נוספים שלא יכולנו לראות בתמונה המקורית.

דרך אחרת לבדוק יסודי את העובר היא על ידי טכנולוגיה הנקראת TUI . בשיטה זו אנחנו מקבלים רצף של פרוסות זו אחר זו כמו ב CT או MRI

זרימות דם בצבע באיכות HD
כפי שכתבתי בפוסטים קודמים (קישור) בעזרת טכנולוגיה של דופלר ניתן לראות זרימה בכלי הדם בצבע. הצבע מראה לנו את כיוון הזרימה ועוצמתה. זרימת דם לכיוון המכשיר נצבעת באדום ולכיוון הפוך בכחול. עד כה היה קשה להדגים ברור כלי דם קטנים ובעיקר ורידים אשר בהם הזרימות איטיות. כעת ישנה טכנולוגיה הנקראת HD DIRECTIONAL FLOW המאפשרת בנוסף לעיבוד נתוני הזרימה גם לראות את כלי הדם ותקינותם
לדוגמא בתמונות הבאות אנו רואים את הקשת של אבי העורקים היוצא מתוך הלב ו 3כלי דם היוצאים מהקשת. במקרים נדירים ישנם 4 כלי דם ותופעה זו מעלה את הסיכון לתסמונת דאון ולכן חשוב לאבחנה.

בדיקה אוטומטית של שקיפות עורפית
את חשיבותה של השקיפות העורפית כולם יודעים וכבר כתבתי עליה רבות (קישור). לאחרונה פותחה טכנולוגיה הבודקת אוטומטית מתוך התמונה את השקיפות עורפית SONO NT , ובכך מקבלים מדידה הרבה יותר מדויקת והרבה יותר אוביקטיבית.
למאמר המתאר טכנולוגיה זו בפירוט – לחצו כאן
וכמובן ישנן עוד הרבה טכנולוגיות אשר קצרה הכתבה מלהכיל כך שלאילו המתחילות את הריונן כעת צפויות הרבה הפתעות נעימות בהמשך.
» דליפה בשסתום בלב יכולה לנבא תסמונת דאון ומומי לב
מאת: דר' עדי דוידסון פורסם ב:11.12.2011
מאמר חדש אשר פורסם בירחון של האגודה האמריקאית לגניקולוגיה ומיילדות ACOG פותח לנו אור חדש על נושא ישן. אך לפני שאתאר את המאמר אסביר בקצרה את הרקע.
בשנים האחרונות, תוך חיפוש סימנים לתסמונת דאון, נמצא כי דליפה דרך השסתום הימני בלב, מהווה סימן אפשרי לתסמונת דאון.
במאמרים קודמים התיחסתי לסימנים אפשריים אחרים למצב שכזה, כמו שקיפות עורפית, עצם אף וזרימה בצינור הורידי.
מבנה הלב ופעולתו
בלב ישנם שני חדרים ושתי עליות ומכל חודר יוצא כלי דם גדול.
להלן תמונת US אשר מראה את מבנה הלב החדרים מסומנים כ R ימין, L שמאל והעליות באות A.

שריר הלב מתכווץ בשני שלבים:
בשלב ראשון, השסתומים נפתחים ומאפשרים לדם לזרום מן העליות אל החדרים. להלן תמונה המראה זאת. זרימת הדם מופיעה באדום.

(הבדיקה בוצעה בעזרת דופלר צבע. שיטה זו הוסברה בפוסט קודם)
בשלב השני, החדרים מתכווצים, השסתומים נסגרים ומונעים מהדם לחזור לעליות אלא גורמים לו לצאת מהלב דרך כלי הדם הגדולים.
להלן תמונה המראה שסתומים סגורים וחוסר זרימה אל העליות. כאשר קימת דליפה דרך השסתום מופיעה זרימה הפוכה הנצבעת בכחול

בעזרת דופלר ניתן גם להאזין לזרימה ולרשום אותה בצורה גרפית.
כאשר ישנה דליפה אנחנו רואים זרימה משמעותית ועמוקה מתחת לקו ולא כמו בתמונה המצורפת המראה זרימה תקינה.

אז מה מחדש המאמר?
המאמר מראה, כי במחצית מהעוברים אשר סבלו ממומי לב נמצאה דליפה בשסתום הימני, בעוד שתופעה זו התרחשה רק ב 8% מהעוברים הבריאים.
כך שבנוסף ליכולת הניבוי של תסמונת דאון יש לדליפה גם יכולת לנבא מומי לב.
ברצוני להדגיש כי זו לא בדיקה אבחנתית אלא בדיקת סקר. מצד אחד, קיום הדליפה מראה על סיכון מוגבר לתסמונת דאון, מום לב או שניהם, אך מאידך הדליפה יכולה להיות גם בעוברים בריאים. בנוסף, חוסר הדליפה אינו שולל תסמונת דאון או מום לב.
בדיקת סקר רק מחלקת לנו את העוברים לסיכון גבוה וסיכון נמוך ולפי חלוקה זו אנו מחליטים אילו בדיקות נוספות נבצע בכל קבוצה.
» סיכויי הצלחה נמוכים יותר בהפריה חוץ גופית לנשים הסובלות מהשמנת יתר
מאת: דר' עדי דוידסון פורסם ב:09.10.2011
 לפי מחקר חדש שנערך בארה"ב: ככל שאישה סובלת מהשמנת יתר גדולה יותר, כך סיכוייה להכנס להריון וסיכויי ההצלחה של הפריה חוץ גופית – נמוכים יותר וישנו סיכוי גבוה יותר לאיבוד העובר במהלך ההיריון.
לפי מחקר חדש שנערך בארה"ב: ככל שאישה סובלת מהשמנת יתר גדולה יותר, כך סיכוייה להכנס להריון וסיכויי ההצלחה של הפריה חוץ גופית – נמוכים יותר וישנו סיכוי גבוה יותר לאיבוד העובר במהלך ההיריון.
מחקרים שנערכו באוניברסיטת מישיגן, בניהולה של ברברה לוק, מצאו כי לנשים הסובלות מהשמנת יתר – פחות סיכויים להרות בהפריה חוץ גופית מאשר לנשים במשקל רגיל.
מחקרי עבר הראו גם כן את אותן התוצאות, אך לא הצליחו להוכיח את הקשר בין משקל היתר לבין התוצאות.
במהלך המחקר, נאסף חומר ממערכת הכוללת למעלה מ-90% מפעולות ההפריה החוץ גופית שנעשו בארה"ב. מדובר בכ-150,000 טיפולי פוריות בין השנים 2007 ל-2008, ב-361 קליניקות שונות.
לגבי כל תהליך הפריה, המערכת דיווחה האם הוא בוטל, האם הוביל להריון, או שמא הוביל להריון שנגמר מוקדם כתוצאה מהפלה טבעית או בלידתו של תינוק מת או בלידה תקינה של תינוק חי ובריא. לגבי רוב התהליכים, המערכת הכילה גם נתונים לגבי גובה ומשקל האם לפני תחילת הטיפולים.
מתחילת ועד סוף התהליך, נראה שנשים בעלות עודף משקל רב, השיגו אחוזי הצלחה נמוכים יותר.
כ-9% מהטיפולים בנשים במשקל רגיל הופסקו בשלב מוקדם, לעומת 16% בקרב נשים הסובלות מהשמנת יתר (נתון יחסי לאישה בגובה 1.60מ' ובמשקל של למעלה מ-136ק"ג.
לנשים במשקל נורמלי, היו 43% סיכוי להכנס להריון בטיפול בו משתמשים בביציות העצמיות שלהן להפריה חוץ גופית, לעומת 36% לנשים בעלות משקל יתר רב. נתוניהן של אלו בעלות משקל יתר לא רב, היו ממצועים בין שני המגזרים.
המגמה המשיכה באותו האופן גם בקרב הנשים אשר המשיכו עם תהליך ההריון, כאשר לנשים הסובלות מהשמנת יתר חמורה, סיכוי כפול מאשר לנשים במשקל נורמלי לאבד את התינוק במהלך ההריון.
אחת ההשערות שעלו במהלך המחקר היא: כי רקמות השומן העודפות מיצרות אסטרוגן, אשר גורם משטה במוח לחשוב שהשחלות עובדות בצורה תקינה למרות שהן לא, ובכך מונע מהן לעבוד כראוי.
לעומת הנתונים אשר צויינו עד כה, המחקר העלה גם נתון מעניין לגבי העובדה כי נשים במשקל נורמלי, סובלות יותר ממקרים של אנדומטריוזיס – מקרים בהם חלקי רקמות של רירית הרחם גדלים מחוצה לו, על איברים שונים בחלל הבטן ומצידם החיצוני של הרחם והשחלות). במקביל, נשים בעלות משקל יתר רב, סבלו יותר ממקרים של שחלות מוגדלות המכילות ציסטות.
לסיכום, ציינו במחקר, כי המשקל העודף אמנם טומן בחובו סיכונים, אך הוא עדיין איננו פקטור משמעותי בבעיות בהפריה חוץ גופית כפי שמהווים גיל ועישון. בנוסף, המחקר העלה כי אפילו הורדה קטנה במשקל עשויה לשפר רבות את סיכוייה של האישה להכנס להריון בריא ולכן אם אישה מתכננת הריון – מומלץ להתחיל כבר עכשיו בהליך ההרזיה.
» חיסון נגד שפעת לנשים בהריון, עשוי לתרום גם לעובר
מאת: דר' עדי דוידסון פורסם ב:23.08.2011
 אמנם עדיין חם, אך אנו מתקרבים לתקופת המעבר שלאחריה החורף. כמו בכל שנה, מליוני בני אדם בכל העולם מתלבטים האם להתחסן כנגד שפעת או לתת למערכת החיסונית של הגוף לנסות ולהאבק בעצמה. בראש המתלבטים, עומדת קבוצת הנשים בהריון, אשר חוששות מהשפעותיו של החיסון וההשפעה שלו על העובר.
אמנם עדיין חם, אך אנו מתקרבים לתקופת המעבר שלאחריה החורף. כמו בכל שנה, מליוני בני אדם בכל העולם מתלבטים האם להתחסן כנגד שפעת או לתת למערכת החיסונית של הגוף לנסות ולהאבק בעצמה. בראש המתלבטים, עומדת קבוצת הנשים בהריון, אשר חוששות מהשפעותיו של החיסון וההשפעה שלו על העובר.
מחקר שנערך בקרב 1,641 נשים בבית החולים שבאוניברסיטת דיוק, בעונת השפעת של 2009-2010, הראה קשר ישיר בין החיסון לבין משקל לידה ממוצע גבוה יותר (3178 גרם לעומת 2903 גרם) וגיל הריון ארוך יותר (38.3 שבועות לעומת 36.8 שבועות).
נשים שקיבלו לפחות חיסון אחד נגד שפעת, היו גם הרבה פחות צפויות להדרש לבדיקות או אשפוז בבית החולים (39% לעומת 44%).
"מידע זה, תומך בנתונים המוקדמים שנצברו, כי קבלת חיסון נגד שפעת לא רק משפר את בריאות האם, אלא גם את תוצאות הלידה", אמרה ד"ר קימברלי פורטנר, בכינוס השנתי בנושא מחלות זיהומיות של האיגוד לגניקולוגיה ומיילדות.
בסך הכל, 44% מהנשים בחלק הראשון של הניסוי, קיבלו שני חיסונים בהתאם להמלצות, אחוז גבוה בהרבה מהנתונים הקודמים של מתחסנות כנגד שפעת, שעמד על 12%-34% ובהשוואה לאחוז המתחסנות מחוץ לניסוי באותה השנה.
עוד 7% לא חוסנו כלל ול-24% נוספים כלל לא היו רישומים או תיעודים כלשהם של חיסון אי פעם.
בנוסף, לאחר החיסון, ממוצע גיל ההריון בביקור הטרום לידתי הראשון, היה נמוך באופן משמעותי ב-14.8 שבועות, בקרב נשים שקיבלו את החיסון, לעומת 18.6 שבועות בנשים שלא קיבלו שום חיסון, ו-21.2 שבועות עבור אלו עם מצב חיסון לא ידוע.
הקשר בין חיסון השפעת לבין ההשפעה שלו על לידה מוקדמת ובריאות העובר, עדיין לא ברור, למרות שניתן להסביר אותו על ידי ההשפעה שיש לאם בריאה על התפתחות תהליך ההריון.
לסיכום
המאמר הנ"ל מבוסס על מחקר שנעשה בארצות הברית. אצלינו בארץ אנחנו צריכים להסתמך על תחזיות של משרד הבריאות אשר מנבאות תחלואה לפי הזנים הצפויים באותה השנה.
בשנים האחרונות הייתה המלצה חד משמעית לחסן נשים הרות כיוון שמצד אחד החיסון נבדק והוכח כבטוח לנשים הרות ומצד שני היו זנים מאד אלימים כולל הזן H1N1 הנקרא שפעת חזירים.
עדיין לא קיבלנו המלצות לשנה הבאה, וברגע שיהיו המלצות הן יפורסמו גם בכלי התקשורת וגם בקרב האחיות המטפלות ומחסנות נשים הרות.
אני ממליץ לכל אישה להתעדכן בהמלצות ולאחר שתשקול את הבעד והנגד לקבל החלטה.
» צוואר רחם מקוצר והקשר ללידה מוקדמת
מאת: דר' עדי דוידסון פורסם ב:05.07.2011
עם התפתחות המיילדות המודרנית או כפי שהיא נקראת רפואת אם-עובר, התקדמנו מאד בנושאים רבים כמו אבחון מוקדם של תסמונת דאון, אבחון מומים בעובר, טיפול טוב נשים עם מחלות כרוניות ועוד.
בנושא חשוב אחד נכשלנו עד כה והוא מניעת לידות מוקדמות ופגות. אחוז הלידות המוקדמות לא השתנה כלל ב 50 השנים האחרונות ואפילו עלה מעט.
כיוון שהלידות המוקדמות מהווים כמחצית מהמקרים של תמותת עוברים ותינוקות, אם נצליח להפחית גורם זה אז נוכל להפחית באופן משמעותי תמותה של עוברים ותינוקות.
מה הסיבה לכישלון עד כה?
עד כה לא הייתה לנו בדיקה טובה לאבחון מוקדם של לידות מוקדמות ולא הייתה לנו תוכנית טיפול טובה למניעת לידות מוקדמות כאשר כבר חשדנו בכך.
מה השתנה בתחום?
לאחרונה חלו שינויים דרמטיים בתחום גם באבחון גם במניעה וגם בטיפול. במאמר זה אדבר רק על האבחון ובמאמר המשך אדון במניעה וטיפול.
איך מאבחנים?
מחקרים אשר נעשו לאחרונה מראים שהבדיקה היחידה היכולה לנבא לידה מוקדמת היא מדידת אורך צוואר הרחם בעזרת אולטרא סאונד. הדרך הטובה ביותר היא אולטרא סאונד פנימי דרך הנרתיק כאשר שלפוחית השתן ריקה.
בתמונה הבאה רואים מדידה של צוואר רחם ארוך ותקין:
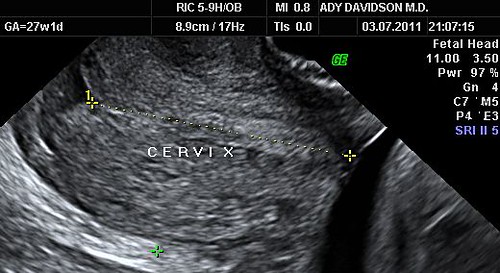
מתי כדאי למדוד את אורך הצוואר?
בנשים עם סיכון גבוה ללידה מוקדמת מומלץ למדוד אורך צוואר כל שבועיים בין השבועות 14-24 . בנשים בסיכון נמוך מספיקה מדידה אחת בעת ביצוע הסקירה המאוחרת. בנשים המתלוננות על צירים או מחושים אחרים היכולים לנבא התחלת לידה מוקדמת בודקים את אורך הצוואר בלי קשר לשבוע ההריון. אורך צוואר הרחם הוא בממוצע 36 ממ'. כאשר צוואר הרחם קצר מ 15 ממ' בעובר יחיד או 25 ממ' בתאומים אז הסיכון ללידה מוקדמת מאד הוא גבוה. איך לטפל בנשים עם צוואר מקוצר ארחיב במאמר הבא.
האם לא מספיק למדוד אורך צוואר רק אצל נשים בסיכון גבוה?
מתוך כלל הלידות המוקדמות רק 15% היו בסיכון גבוה וב 85% זה קרה בהפתעה ללא כל גורם סיכון. הנשים בסיכון גבוה מהווים רק 3% מכלל הנשים ההרות. אם נאבחן ונטפל רק בקבוצה הקטנה שהיא בסיכון גבוה לא נצליח להשפיע על השכיחות של לידות מוקדמות ועל התמותה.
האם יש שימושים נוספים למדידת אורך צוואר?
כמו בכל בדיקה רפואית, כאשר היא מתגלית מיד מתגלים גם שימושים נוספים והם:
-
כאשר יש ריבוי מי שפיר משמעותי יכולה להיגרם לידה מוקדמת. ניתן לנקז מי שפיר בעזרת דיקור ולהפחית לחץ אך זוהי פעולה חודרנית. אם מודדים את אורך הצוואר אז ניתן לנקז רק כאשר הצוואר מקוצר.
-
כאשר יש ניתוח קיסרי בעבר ישנה דילמה מתי לבצע ניתוח חוזר (קישורים לפוסטים קודמים שלי בנושא). ככל שדוחים את הניתוח אז התינוק יותר בשל אך גם עולה הסיכון שתתפתח לידה ספונטנית וניתוח חירום. ניתן למדוד אורך צוואר בשבוע 37. אם הצוואר קצר מ 2 סמ' חייבים לקבוע תור תוך שבוע. אם הצוואר ארוך מ 3 סמ' ניתן להמתין אפילו לשבוע 39-40 . אצל נשים עם ניתוח קיסרי בעבר המעוניינות ללדת בלידה רגילה ניתן למדוד אורך צוואר בשבוע 39-40 ולהתרשם האם יש סיכוי שתתחיל לידה רגילה לבד. במידה וצוואר מעל 3 סמ' הסיכוי קטן מאד ולכן עדיף לבצע ניתוח חוזר ולא להמתין.
-
כאשר מעוניינים לבצע זירוז לידה מסיבות שונות אז מדידת אורך הצוואר יחד עם נתונים נוספים יכול לנבא את הסיכוי בהצלחת הזירוז.
-
כאשר תאריך הלידה המשוער חולף יש סכנה מוגברת לתינוק בתוך הרחם אך מצד שני יש סיכון גם בזירוז מיותר. מדידת אורך צוואר הרחם יכולה לנבא את הסיכוי להתפתחות לידה טבעית תוך שבוע כך שנוכל לשקול האם להמתין או לזרז.
» מין העובר – שאלות גולשים ותשובות בנושא
מאת: דר' עדי דוידסון פורסם ב:06.03.2011
מאת : דר' עדי דוידסון
מינו של העובר, הינו נושא המעסיק זוגות רבים המעוניינים להיכנס להריון. בפוסט זה, ריכזתי מספר שאלות גולשים בנושא. לפניכם השאלות ותשובותיי עליהן.
האם קביעת מין העובר בהסתמך על אולטרסאונד בשליש הראשון הינה וודאית ?
ש: אני בהריון בשבוע 16. עשיתי אולטרסאונד דרך רופא נשים והוא אמר שהוא לא רואה שום דבר בין הרגליים, ושמניסיונו הוא בטוח שזאת בת.
האם זה נכון בוודאות? האם אי ראיית שום דבר בין הרגליים , משמעה שזאת בת?
ת: אבחון מין העובר באולטרסאונד מבוסס על בדיקה מדוייקת של איברי המין.
כאשר העובר הוא זכר, ניתן לראות שק אשכים ברור ואיבר מין זכרי המאופיין בצורה וגודל נכונים. אשכים, עדיין לא ניתן לראות בשלב זה של ההריון, כי הם יורדים לשק רק בשליש השלישי .
כאשר העובר ממין נקבה, ניתן לראות את השפתיים הגדולות והקטנות ואת הדגדגן, שגודלו כמעט זהה לזה של איבר זכרי אך הוא בזוית ומיקום שונים. במקרים מסויימים ניתן אפילו לראות רחם.
לא מומלץ לאבחן נקבה על בסיס כך שלא נצפה איבר זכרי, כי ישנם מקרים בהם האיבר אינו נראה בשל נסיבות טכניות, ואף מקרים שמדובר בזכר עם איבר מין קטן הנראה כאיבר מין נקבי.
בכל מקרה המין המאובחן באולטרסאונד הוא המין החיצוני ולא המין הגנטי (ראי תשובה לשאלה הבאה).
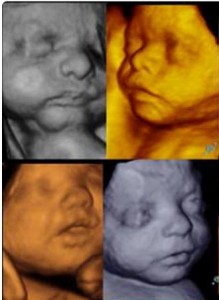
תמונות אולטרסאונד של זכר ונקבה :

נקבה

זכר

זכר עושה את צרכיו
כיצד נקבע מין העובר?
ש: למיטב הבנתי, מין העובר נקבע בהתאם למפגש בין הביצית לזרע: אם חודר זרע X נוצרת נקבה, ואם חודר זרע Y נוצר זכר.
אם כך מדוע קיימת טענה שכל העוברים מתחילים כנקבות, ורק מאוחר יותר חלקם הופכים לזכרים? האם לא רגע ההפריה הוא זה שקובע?
ת: שאלה מצויינת. עם ההפרייה נקבע המין הגנטי של העובר. הביציות מכילות כרומוזום מסוג X. אם חודר לביצית זרע X אז מקבלים XX שזה נקבה ואם חודר Y מקבלים XY שזה זכר.
עד שבוע 8 להריון גם איברי המין הפנימיים וגם החיצוניים הם כשל נקבה. בשלב זה מופעל גן הנמצא על כרומוזום Y וגורם להיעלמות מערכת המין הנקבית הפנימית ולהיווצרות אשך. באם אין כרומוזום Y תופענה שחלות ומערכת המין הנקבית תמשיך להתפתח. עד כה היה לנו מין גנטי ומין "גונדי" – לאשכים ולשחלות קוראים גונדות.
בסביבות שבוע 10 מתחילות הגונדות להפריש הורמונים. אם מופרשים הורמונים גבריים אז איברי המין החיצוניים מקבלים צורה זכרית, אחרת מתפתחים איברי חיצוניים נשיים. זהו המין הפנוטיפי. למראה החיצוני של תכונה גנטית קוראים פנוטיפ.
אז יש לנו 4 ביטיים שונים של המין: הגנטי, הגונדי, האיברים הפנימיים והפנוטיפי (האיברים החיצוניים). ברוב המקרים המוחלט ישנה התאמה מלאה בין כל הנ"ל אך במקרים נדירים יכולה להיווצר אי התאמה בין המין הגנטי ואיברי המין הפנימיים או החיצוניים כתוצאה מהפרעה הורמונלית או התפתחותית. כאשר יש חשד מומלץ לבדוק מהו המין הגנטי.
מצורפת תמונה המראה את איברי המין בשלב ראשון כשאין כל הבדל בין זכר ונקבה, בשלב שבו מתחיל ההבדל ובשלב הסופי :

ממתי ניתן לזהות את מין העובר?
ש: מאיזה שלב של ההריון ניתן לזהות את מין העובר?
ת: כיום ניתן לזהות את מין העובר כבר בשבוע השביעי להריון באמצעות בדיקת דם.
בבדיקת הדם נבדקים תאי עובר, הנמצאים בדם, במטרה לאבחן האם יש בהם כרומוזום Y.
עלותה של בדיקה זו יקרה מאד – 1700 ש"ח ולכן היא מתבצעת רק אם יש סיבה מוצדקת לאיבחון מוקדם ולא בשל סקרנות.
בשבוע 12, ניתן כבר לראות לפי זוית איבר המין, האם הוא זכרי או נקבי.
משבוע 14 והלאה, ניתן לאבחן חד משמעית את מין העובר באולטרסאונד.
להרחבה בנושא , ניתן לקרוא פוסט שלי בנושא בחירת מין העובר.
השפעה על מין העובר בעזרת אמצעים ביתיים וטבעיים
ש: האם ניתן בעזרת אמצעים ביתיים וטבעיים ללא הזרעות, לתכנן מראש את מין העובר? כמו למשל קיום יחסי מין לפי שיטת הביוץ, תזונה מסוימת ? שמעתי ששטיפה עם חומץ וסודה לשתייה גם משפיעות.
ת: אכן ניתן להשפיע על מין העובר באופן חלקי, באמצעים הטבעיים אשר ציינת, אך מציאת יום הביוץ במדויק , איננה ניתנת לחיזוי בשיטה טבעית, שכן ערכות הביוץ המשווקות כיום אינן אמינות ויכולות לטעות במספר רב של ימים.
הדרך היחידה לאבחון יום הביוץ, היא מעקב זקיקים באולטרסאונד, לה לעיתים יש אף להוסיף זריקה חד-פעמית , שתפקידה לוודא שהביוץ אכן יתרחש ביום הרצוי. טעות ביום אחד בניבוי הביוץ, עלולה לשבש הכול.
בעזרת שיטה זו, ניתן להביא ליצירת עובר זכרי בסבירות של 90% ונקבי בסבירות של 70%.
תוספת השבחה והפרדת זרע, מוסיפה רק אחוזים מועטים להסתברות, אך יתרונה בכך שהיא אינה מושפעת מניבוי קפדני של יום הביוץ.
גם כאן, להרחבה בנושא , ניתן לקרוא פוסט שלי בנושא בחירת מין העובר.
מה בין זיהוי מין העובר בשקיפות לבין זיהויו בסקירה מוקדמת?
ש: אני כעת בשבוע 16. בשקיפות אמרו לי יש לך בת. בסקירה המוקדמת אמרו לי בן, אבל קשה לראות כיוון שחבל הטבור בין הרגליים.
מדוע קיימים ההבדלים והאם בשלב זה אוכל לדעת זאת בוודאות בדרך כלשהי? כיצד אם כן?
ת: ראי את התשובות לעיל כהרחבה לתשובה זו. בסקירה חייבים לראות בבירור את מין העובר. איברי המין הם חלק מהסקירה, שכן בנוסף לקביעת המין חשוב גם לראות שאיברי המין תקינים וללא כל מומים. בנוסף, אם לא נצפה בבירור המין, משמע שגם איברים סמוכים לא נצפו בבירור ולכן המלצתי היא להשלים את הסקירה.
דר' עדי דוידסון הוא מומחה לרפואת אם-עובר. במסגרת עבודתו מטפל דר' עדי דוידסון בהפסקות הריון, בדיקת מי שפיר, שקיפות עורפית, סקירת מערכות ועוד.
» מחקר חדש: טיפולי פוריות מעלים הסיכון למומים מולדים
מאת: דר' עדי דוידסון פורסם ב:02.09.2010
במחקר גדול אשר פורסם בירחון הרפואי היוקרתי FERTILITY & STERILITY , נבדקו באופן רטרוספקטיבי 61,569 לידות ואכן נמצא כי שיעור המומים היה גבוה באופן משמעותי אצל נשים אשר עברו טיפולי פוריות.
מאת: דר' עדי דוידסון
שיעור המומים:

- לאחר הריון ספונטני 1.86%
- לאחר תרופות להשריית ביוץ 2.35%
- לאחר הזרעה תוך רחמית 2.9%
- לאחר IVF 3.45% (כמעט כפול לעומת הריון ספונטני).
גם אחוז ההפלות המוקדמות עולה לאחר טיפולי פוריות.
אז מה אנחנו למדים מהנתונים הנ"ל?
ראשית, ישנה עדיפות משמעותית להמתין בסבלנות להריון טבעי (ראו כתבות קודמות שלי בנושא). לא רק שטיפולי פוריות אינם "מזרזים הריון", אלא גם מעלים סיכון לסיבוכים.
שנית, נשים שיש להן בעיית פוריות אמיתית וזקוקות לטיפול, אינן צריכות לדאוג כי ניתן לשלול את הרוב המוחלט של המומים בעזרת סקירת מערכות מורחבת ובתנאי שמשלבים גם את המוקדמת וגם את המאוחרת. מומלץ להתייחס להריון אחרי טיפולי פוריות כהריון בסיכון גבוה ולבצע מעקב הריון קפדני אצל רופא המבצע מעקבי הריון בסיכון גבוה.
הכותב הוא דר' עדי דוידסון, מומחה לרפואת אם-עובר וגניקולוג בכיר
» כיצד הפכו הסקירה הבסיסית והמורחבת לסקירת מערכות
מאת: דר' עדי דוידסון פורסם ב:12.07.2010
בפוסט הקודם סיפרתי לכם כי חזרתי בשבוע שעבר מכנס בין לאומי אשר בו נפגשו מומחים ברפואת האם והעובר מכל העולם. אחד הנושאים אשר דנו בו היה חשיבותה של סקירת המערכות.
כעת ברצוני לעשות סדר במינוחים.
מה ההבדל בין סקירה בסיסית למורחבת?
עד שנת 2007 השתמשו בארץ במינוח סקירת מערכות בסיסית וסקירה מורחבת. סקירה בסיסית הייתה נהוגה במכונים ציבוריים ונבדקו בה רק מספר מועט של איברים חיוניים (לפי המלצת משרד הבריאות) וסקירה מורחבת אשר נעשתה במכונים פרטיים ובמסגרתה כל רופא בדק כראות עיניו ולפי יכולתו את מירב הדברים אשר ניתן לבודקם לפי הידע והטכנולוגיה של אותה התקופה.
הנחיות לביצוע אולטרא-סאונד בהיריון – נייר העמדה המעודכן
מהתאריך ה- 1.3.2007 נכנס לתוקפו נייר עמדה של החברה הישראלית לאולטרא סאונד במיילדות וגניקולוגיה ואשר אושר ע"י משרד הבריאות.
המטרה העיקרית בחיבור הנייר הייתה להעלות את רמת השירות ויסודיות בדיקות האולטרה-סאונד במגזר הציבורי והפרטי כאחד. לצד כך, הוא מנוסח במשנה זהירות באופן המבהיר מה הבדיקה כוללת ואף מהי איננה כוללת, כך שהרופאים והמוסדות לא יסתבכו בתביעות משפטיות מיותרות על רשלנות רפואית.
נייר זה קובע שאין יותר סקירה בסיסית או מורחבת- קיימת לפיו רק סקירת מערכות,סקירה טובה ומקיפה המצויה במכונים הציבוריים והן בפרטיים. נייר העמדה קובע בהתאם לכך מהם האיברים אשר חובה לבודקם ולדווח עליהם והם כוללים אף כאלו שלא נהגו לבדוק בעבר במסגרת הסקירה הבסיסית. הקריטריונים העיקריים לבחירת מה ייכלל בסקירה הינם חשיבות האיבר הנבדק לניבוי מומים וכן היכולת הטכנולוגית והאישית של מרבית הרופאים להדגים את האיבר בקרב מרבית הנבדקות.
הרחבת הסקירה
למרות שאין יותר סקירה מורחבת, יכול רופא להרחיב את הסקירה הנ"ל במידה שהמכשור, יכולתו, וה"פוטוגניות" של העובר מאפשרים זאת. כמו כן, עליו לציין בטופס מה נבדק בנוסף לקריוטריונים הבסיסיים של הסקירה. כיוון שמשנת 2007 הציוד ממשיך להתפתח והידע שלנו מתרחב, יעבור נייר העמדה עדכונים והסקירה תורחב.
גם בשאר העולם אין חלוקה לסוגי סקירות אלא מצפים מהרופא המבצע סקירה להתאמץ ולבדוק את כל מה שניתן לבדוק באותו הזמן.
גם אישה שהריונה אינו בר-סיכון בתקופה 19-25 של ההריון, מומלץ עליה לבצע את סקירת מערכות, יחד עם בדיקה בשליש הראשון של ההיריון – זאת על פי מה שנכתב במפורש בנייר עמדה זה.
לבלוג שלי –ד"ר עדי דוידסון
לרשומות נוספות בנושא גניקולוגיה ורפואת נשים – ד"ר עדי דוידסון
למאמרים נוספים – ד"ר עדי דוידסון